Nelle ultime ore, una ricerca scientifica sta riscrivendo ciò che sapevamo sull’ADHD, svelando che dietro la stessa diagnosi si nascondono tre realtà biologiche distinte. Questa scoperta spiega finalmente perché molti pazienti devono affrontare mesi di tentativi ed errori prima di trovare una terapia efficace.
La fine del “tentativo ed errore”: la svolta della ricerca
Per anni, l’ADHD (Disturbo da Deficit di Attenzione e Iperattività) è stato trattato come un blocco unico, una condizione standard da gestire con protocolli simili per ogni paziente. Tuttavia, chi vive questa condizione o assiste un familiare sa bene che ciò che funziona per una persona può essere totalmente inefficace per un’altra.
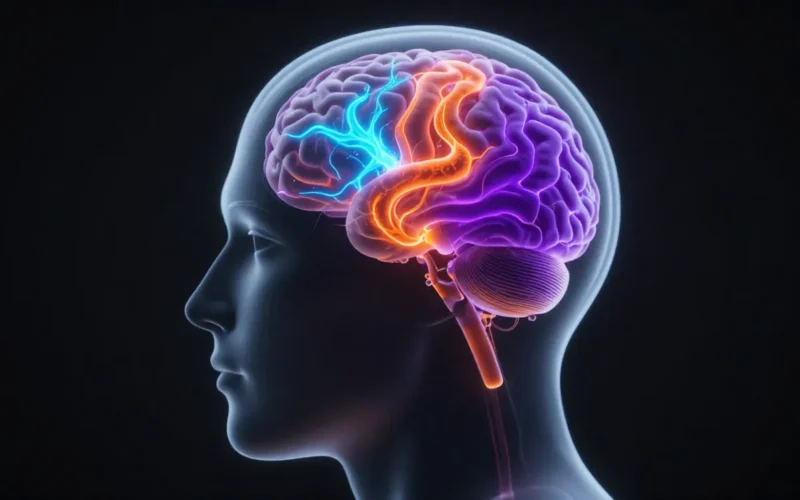
Oggi, un nuovo studio ha gettato luce su questo mistero. I ricercatori hanno identificato tre distinti “biotipi” cerebrali, ognuno caratterizzato da un’impronta chimica e funzionale specifica. Non si tratta solo di sintomi diversi, ma di una diversità radicale nel modo in cui il cervello processa le informazioni e risponde agli stimoli.
I tre volti dell’ADHD: cosa cambia nel cervello
La ricerca ha utilizzato tecniche avanzate di neuroimaging e analisi dei biomarcatori per mappare l’attività cerebrale dei partecipanti. I risultati hanno isolato tre profili ricorrenti:
- Il tipo a bassa attivazione: Caratterizzato da una risposta più lenta nei circuiti della ricompensa.
- Il tipo iper-reattivo: Dove le connessioni emotive e sensoriali sembrano costantemente in allerta.
- Il tipo a disregolazione cognitiva: Focalizzato su difficoltà specifiche nei circuiti della memoria di lavoro e del controllo esecutivo.
Questa distinzione non è puramente accademica: ogni biotipo risponde a una chimica cerebrale differente. Questo significa che prescrivere lo stesso farmaco a tutti e tre è, scientificamente parlando, come cercare di aprire tre serrature diverse con la stessa chiave.
Perché questa notizia è fondamentale proprio ora
In queste ore, la comunità medica sta discutendo le implicazioni cliniche di questa scoperta. Fino ad oggi, il percorso post-diagnosi è stato spesso un calvario di “trial and error”. I pazienti provano un farmaco, ne subiscono gli effetti collaterali, verificano l’efficacia e, se non funziona, passano al successivo.
Con l’identificazione dei biotipi, ci stiamo avvicinando a una psichiatria di precisione. In un futuro prossimo, una semplice analisi o un test neurologico mirato potrebbero indicare immediatamente quale molecola o quale approccio comportamentale sia il più adatto, risparmiando anni di frustrazione a bambini e adulti.
Cosa accadrà nei prossimi mesi
Nonostante l’entusiasmo, la strada per l’applicazione pratica è ancora in divenire. Il prossimo passo sarà lo sviluppo di test diagnostici accessibili che possano essere utilizzati negli studi medici di base, non solo nei centri di ricerca d’eccellenza.
La posta in gioco è alta: migliorare la qualità della vita di milioni di persone che, fino ad oggi, si sono sentite “pazienti difficili” solo perché la scienza non aveva ancora gli strumenti per vedere la loro specifica unicità biologica.
Sintesi per il lettore
La ricerca ha confermato che l’ADHD non è un disturbo monolitico ma un insieme di almeno tre profili biologici differenti. Questa consapevolezza apre la porta a cure personalizzate e più veloci, eliminando il lungo processo di sperimentazione sulle spalle del paziente. Restiamo in attesa dei primi protocolli clinici basati su queste nuove mappe cerebrali.